
Геморрагический и ишемический инсульт: лечение
В последние годы сосудистые патологии нервной системы значительно "помолодели". Сейчас инсульт может развиться не только у лиц преклонного возраста, но и молодых людей, а в отдельных случаях даже у детей. Инсульт – это острое нарушение мозгового кровообращения (ОНМК).
Клинически ОНМК определяется как стремительно развивающееся очаговое и/ или общемозговое нарушение функции головного мозга, которое сохраняется не менее суток и/ или приводит к смерти.
Классификация
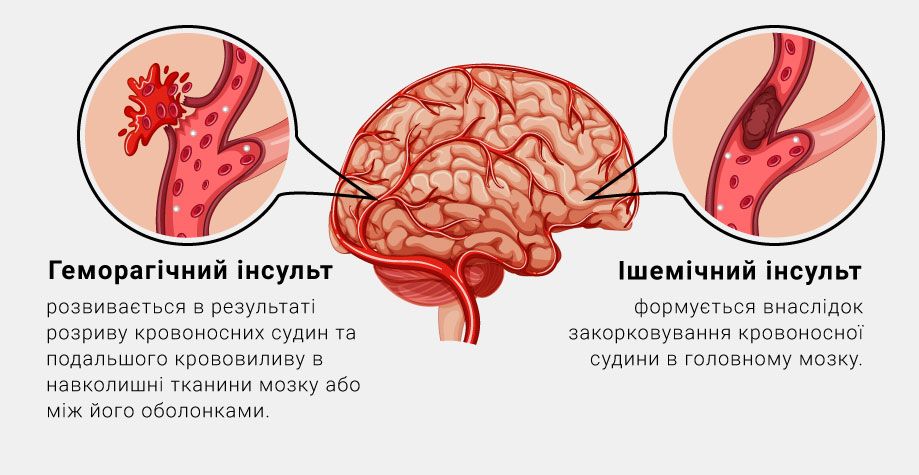
Выделяют 2 вида инсульта:
- геморрагический инсульт – развивается в результате разрыва кровеносных сосудов и последующего кровоизлияния в окружающие ткани мозга или между его оболочками;
- ишемический инсульт (инфаркт мозга) – формируется вследствие закупорки кровеносного сосуда в головном мозге.
Ишемический инсульт классифицируют исходя из характера темпа формирования неврологического дефицита и его продолжительности, по сосредоточению острого нарушения мозгового кровообращения, по патогенетическим особенностям проблемы, по распространенности инфаркта, механизму образования, степени тяжести пациента и т.п.
Геморрагический инсульт может протекать по типу гематомы или инфильтрации.
Также, выделяют следующие типы инсульта:
- инсульт в развитии, когда наблюдается нарастание нарушений работы центральной и периферической нервной систем;
- завершенный инсульт, когда неврологические нарушения со временем регрессируют или становятся стабильными.
Если клинические проявления НМК полностью уходят в течение определенного периода – до 3 недель, врач ставит диагноз "малый инсульт" (он же "инсульт с обратимым неврологическим дефицитом").
Причины возникновения и развитие болезни
Ишемический инсульт – это медицинская проблема, которая вызвана существенным снижением или прекращением движения крови через сеть мозговых артерий и вен в определенной зоне мозга. Геморрагический, в свою очередь, спровоцирован геморрагией в мозг и подоболочечное пространство.
Причины инсульта могут быть самыми разными Это как внешние, так и внутренние факторы, влияющие на здоровье человека. Среди них:
- Возрастная категория от 55 лет
- Преходящие НМК
- Артериальная гипертензия
- ИБС
- Гиперлипидемия
- Гиперхолестеринемия
- Атеросклероз
- Сахарный диабет
- Васкулит
- Прием КОК
- Амилоидная ангиопатия
- Лишний вес
- Тромбоэмболия (в том числе, тромбоз внутричерепных вен)
- Алкогольная, наркотическая и никотиновая зависимость
- Расслоение артерий, отвечающих за кровоснабжение головного мозга
- Заболевания органов кроветворения и крови
Локальные и системные факторы риска – морфологические и атеросклеротические изменения магистральных артерий головы (МАГ), атеросклеротические поражения массовых артерий и сосудов дуги аорты, поражение сердца вследствие тромбэкстракции инфарктов мозга, фибромышечная дисплазия, разрывы стенок МАГ и мозговых артерий. А также, воспаление стенок артерий, нарушения в шейном отделе позвоночника, патологии центрального и церебрального движения крови по сосудам, болезнь Вакеза, нарушения гемостаза, некоторые формы лейкозов, угнетение газотранспортной функции крови и др.
Кроме того, возникновению инсульта способствуют разного рода поражения сердца – фибрилляция предсердий, нарушения сердечного ритма, инфаркт миокарда, постинфарктные аневризмы, сопровождающиеся тромбообразованием, ревматизм сердца, идиопатические кардиомиопатии, эндокардиты, миокардиопатии и др.
Геморрагия в мозг возникает при разрыве сосуда или выходе форменных элементов крови через стенки капилляров и мелких вен в окружающие ткани.
Причины кровоизлияния в мозг при геморрагическом инсульте:
- травмы головы;
- резкое повышение АД;
- вторичная геморрагия в стволе головного мозга;
- новообразования мозга, артерииты, коагулопатии.
В развитии геморрагического инсульта большую роль играют некоторые гены (ген ренин-ангиотензивной системы, гены системы гомеостаза и др.).
При нарушении мозгового кровообращения в организме пациента очень быстро развиваются патобиохимические изменения, приводящие к необратимому повреждению нервной ткани мозга вследствие омертвения участка мозга и запрограммированной гибели клеток.
Кровоизлияние в головной мозг приводит к гибели нервной ткани на поврежденных участках. Гематома сдавливает ткани мозга, в результате чего резко повышается внутричерепное давление. Интенсивность неприродных изменений прямо пропорциональна размерам геморрагии. Отек головного мозга возникает уже через несколько минут после развития локальной ишемии в результате повреждения клеточной мембраны и накопления в клетке жидкости.
Отек мозга вызывает повышение внутричерепного давления, что в свою очередь, ведет к геморрагической трансформации инфаркта и смещению отделов мозга.
Если летального исхода не наступает, отек мозга постепенно спадает на протяжении одной-двух недель, некротическая ткань мозга подвергается резорбции или разжижению. В последующем на месте инфаркта формируется рубец из соединительной ткани и/ или кистообразная полость.
Симптоматика
Клинические симптомы во многом зависят от сосредоточения и степени поражения и могут носить разный характер. Ишемический инсульт, как правило, развивается в ночное время в течение нескольких секунд или минут (очень редко – в продолжении нескольких часов или дней), гипертонический криз чаще возникает днем со стремительным (одномоментным) проявлением симптоматики. Кровоизлияние в мозг, как правило, возникает в период бодрствования, часто на фоне психологического или физического напряжения.
Симптомы инсульта характеризуют:
- нарушения речи;
- состояние расстроенного сознания;
- снижение силы мышц лица, языка, руки, ноги;
- глазодвигательные расстройства;
- парез мышц одной половины тела;
- пространственная дезориентация;
- нарушение координации движений на половине тела;
- двухсторонняя слепота в половине поля зрения;
- потеря кожной чувствительности на одной половине тела;
- уменьшение чувствительности на одной половине тела;
- нарушения высших психических функций (ВПФ);
- атаксия.
При кровоизлиянии характерны такие признаки инсульта как: тошнота, рвота, сильная головная боль, покраснение лица, расстройства сознания, психомоторное возбуждение, нарушенное дыхание, непроизвольные движения глаз высокой частоты и атаксия в конечностях, возможны приступы эпилепсии.
При прорыве крови в желудочки мозга угасают глубокие рефлексы, не выявляются оболочечные симптомы, развивается глубокая кома.
При кровоизлиянии в таламус, как правило, возникает таламический синдром, односторонняя гемианопсия. Таламический синдром проявляется параличом или парезом одной половины тела, нарушением координации движений, кожной и глубокой чувствительности, гиперпатией, частым изменением настроения (вплоть до мыслей о самоубийстве).
Клинический исход нарушения мозгового кровообращения определяется главным образом размером сосуда, в котором нарушен кровоток, скоростью закупорки мозговой артерии, локализацией поражения, состоянием коллатерального кровообращения и реологическими свойствами крови.
Инсульт: как протекает, какие возможны осложнения и исход
Протекание инсульта определяется объемом и сосредоточением поражения, выраженностью отека мозга, объемом гематомы, наличием сопутствующих медицинских проблем и осложнений.
К последствиям инсульта относятся:
- Паралич
- Потеря памяти
- Полная потеря речи или ее дефекты
- Проблемы со слухом и/ или зрением
- Пневмония
- Пролежни
- Сепсис
- Патологические нарушения деятельности сердечной мышцы и др.
По статистическим данным, в первый месяц после инсульта умирает до 25% пациентов. Причиной смерти становится отек мозга, сдавление ствола головного мозга, эмболия легочной артерии, инфаркт миокарда, почечная недостаточность и септицемия. До 40% смертей приходится на первые двое суток после инсульта. Из оставшихся в живых к концу первого месяца болезни более 50% имеют инвалидизирующие неврологические расстройства. Чем более значителен неврологический дефицит к концу первого месяца болезни, тем меньше шансов на полное восстановление организма. Улучшение речевых функций может происходить на протяжении нескольких лет после инсульта.
Диагностические мероприятия
Диагностика инсульта основана на характерной клинической картине медицинской проблемы, наличии неврологических синдромов, соответствующих факторов риска развития болезни и обязательных инструментальных исследованиях.
Инструментальная диагностика инсульта:
- КТ;
- МРТ;
- ультразвуковое исследование сосудов (дуплексное и триплексное сканирование прецеребральных артерий головы, транскраниальная допплерометрия церебральных артерий);
- электрокардиографическое исследование;
- эхокардиография;
- мониторирование ЭКГ по Холтеру.
- ангиография.
Результаты КТ и МРТ позволяют исключить черепно-мозговые травмы, новообразования, энцефалит и другие болезни. При постановке диагноза "геморрагический инсульт" одной из главных задач врача является отличить эту медицинскую проблему от заболеваний со схожей симптоматикой – геморрагический инфаркт, транзиторная ишемическая атака.
В протокол диагностики входят следующие лабораторные методы исследования:
- ОАК с определением числа тромбоцитов;
- анализ крови на ВИЧ и RW (сифилис);
- биохимия крови;
- ОАМ.
Какая услуга вас интересует?
На услуги, обозначенные звездочкой *, скидка постоянного клиента 10% и 15% не распространяется.
Лечение инсульта
При ишемическом инсульте лечение включает общие терапевтические мероприятия, а также специфическую и дифференцированную терапии.
Общие принципы лечения медицинской проблемы:
- применение гипотензивных средств, препаратов, устраняющих симптомы, и т.п.;
- устранение функциональных нарушений работы сердца, сосудов и органов и дыхательной системы;
- профилактика и лечение осложнений, а также своевременное устранение их возможных последствий;
- лечебная гимнастика;
- логопедические занятия;
- физиотерапия;
- рефлексотерапия;
- психотерапия.
Специфическое лечение инсульта заключается в тромболитической терапии, введении нейропротекторных лекарственных препаратов, вазоактивных средств и др.
Продолжительность постельного режима определяется общим самочувствием пациента, состоянием ЦНС и ПНС, а также основных функций жизнедеятельности организма. В случае стабильного состояния, постельный режим можно ограничить до трех-пяти дней. В других случаях, при отсутствии соматических противопоказаний, – он не должен превышать 3 недель. По мере активизации больного важно увеличивать объемы физических нагрузок. Это помогает восстановить двигательные функции конечностей и предупредить тромбоз глубоких вен.
При нарастающем отеке мозга, при отсутствии эффекта от лекарственной терапии, возможно оперативное вмешательства с целью декомпрессии мозга и спасения жизни больного. Также, операция может быть показана при больших по объему гематомах. При инфаркте мозжечка с проявлением стволового синдрома и обструктивной гидроцефалии нейрохирурги накладывают дренаж или вентрикулярный шунт.
Восстановление после инсульта должно быть направлено на минимизацию когнитивных расстройств, восстановление моторных и речевых функций.
Как избежать проблемы?
Профилактика инсультов, прежде всего, заключается в коррекции факторов риска их развития.
Как можно предупредить инсульт:
- регулярно проходить профилактический осмотр у невролога;
- избегать стрессовых ситуаций;
- поддерживать нормальный вес;
- придерживаться диеты с ограничением жирных, жареных, копченых продуктов;
- ежедневно уделять время оптимальным физическим нагрузкам;
- проводить гипотензивную терапию при эссенциальной гипертензии;
- отказаться от пагубных для здоровья привычек (курение, прием алкоголя);
- лицам, которые имеют установленные болезни сердца и сосудов, необходимо регулярно посещать кардиолога.
Вопрос-Ответ
Что хуже: ишемический или геморрагический инсульт?
Различие между геморрагическим и ишемическим инсультом состоит в том, что в первом случае к нарушениям в работе ЦНС приводит кровоизлияние в мозговую ткань, а во втором — недостаточное кровообращение, спровоцированное закупоркой сосудов и вызывающее гипоксию с отмиранием клеток мозга. Инсульт имеет разную выраженность и характер последствий, что определяется скоростью оказания адекватной медицинской помощи, обширностью произошедшего кровоизлияния или местом расположения тромба. По данным статистики, большая часть тяжелых последствий и летальных исходов приходится на геморрагическую форму патологии.
Когда наступает улучшение после инсульта?
Скорость стабилизации состояния пациента после инсульта зависит от тяжести поражения тканей головного мозга и присутствия сопутствующих патологий, которые способны осложнить реабилитацию. Первые улучшения появляются примерно через 2-3 недели. Их обнаруживает невролог при осмотре. Восстановление после инсульта может потребовать от нескольких недель до 2-х лет (в некоторых случаях — от 3 до 6 лет).
Как понять, что начинается инсульт?
Первые признаки инсульта зависят от локализации и степени выраженности поражения. Геморрагический инсульт обычно развивается, когда человек бодрствует, а ишемический – ночью или во время сна. Первичные симптомы, как правило, проявляются в виде резкой головной боли, головокружения, нарушения координации движений и сознания, онемения мышц лица и конечностей, невнятной речи, неустойчивости походки. При подозрениях на инсульт скорая помощь должна быть вызвана незамедлительно.
Что нельзя делать после инсульта?
После перенесенного инсульта недопустимы:
- набор веса;
- посещение бани, сауны;
- тяжелые физические нагрузки;
- курение и употребление спиртного;
- отклонения от подобранной диеты;
- игнорирование приема выписанных врачом лекарств;
- отказ от соблюдения других врачебных назначений.
После инсульта необходимо исключить из рациона выпечку и кулинарные жиры. Также в списке запрещенных продуктов:
- жирные сорта мяса и молочные продукты;
- рафинированные углеводы и фаст-фуд;
- сладости, конфеты, шоколад;
- жареные и острые блюда;
- солености и маринады;
- крепкий кофе и чай;
- полуфабрикаты;
- газировка;
- бульоны;
- консервы.
Можно ли полностью восстановится после инсульта?
Полное восстановление после инсульта и быстрое возвращение к привычной жизни наблюдается в редких случаях. Оно возможно только у 16-35 % пациентов при условии своевременно полученной медицинской помощи. У остальных 35 % сохраняются признаки инвалидизации разной степени выраженности. 30 % после болезни вынуждены соблюдать ограничения.
После перенесенного инсульта всегда остается риск рецидива нарушения мозгового кровообращения. Это может быть микроинсульт или повторный инсульт. Поэтому пациентам необходимо внимательно относиться к состоянию своего здоровья. Транзиторная ишемическая атака и симптомы гипертонического криза — повод для срочного обращения к врачу.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Врачи
Нарушение мозгового кровообращения – очень серьезная по своим последствиям медицинская проблема. Поэтому, при появлении первых симптомов инсульта очень важно обратиться за квалифицированной медицинской помощью и отказаться от попыток самостоятельного устранения проблемы. Пройти полную диагностику и лечение инсульта в Киеве (Оболонь, Печерск) вы можете у нас – в поликлиниках МЕДИКОМ. Остались вопросы? Звоните по телефонам, указанным на сайте клиники, мы проконсультируем вас по любому вопросу.
Сертификаты
Отзывы
Находясь на дистанионном обучении приходится много разъясняющий информации искать самостоятельно. Спасибо что пишите такие подробные статьи простым понятным языком. Они помогают не только вашим пациентам, но и будущим коллегам справится с непростой ситуацией.
Дякую за інформацію, детально і зрозуміло про серйозне захворювання!



































 Позвонить
Позвонить  Написать
Написать  Чат-бот
Чат-бот 
