Рак паращитовидной железы
Паращитовидные железы – это 4 небольших железы размером с горошину, расположенных возле щитовидной железы в области шеи и груди. Несмотря на их размер, они являются важной частью эндокринной системы человека и играют свою роль в регуляции гормонального баланса в организме. Паратгормон (ПТГ или паратиреоидный гормон), который они вырабатывают, регулирует уровень кальция и фосфора в крови.
Что такое рак паращитовидной железы
Рак паращитовидной железы – это довольно редкое злокачественное заболевание, связанное с аномальными изменениями клеток паращитовидных желез, за счет чего они начинают бесконтрольно расти и распространяться на другие органы и ткани. Опухоль обычно развивается в одной из 4 паращитовидных желез.
Злокачественная опухоль паращитовидной железы может привести к значительным проблемам, поскольку вызывает нарушение продукции паратгормона и стремительное повышение количества кальция в крови. Это состояние называется гиперкальциемия и может вызвать симптомы, угрожающие жизни.
Причины рака паращитовидной железы
Причин возникновения рака паращитовидных желез выявить не удалось, но известно об одном из факторов, повышающем риск развития заболевания. Для злокачественного новообразования паращитовидных желез таким фактором является наследственная предрасположенность, то есть наличие подобного заболевания у родственников, наследственная эндокринная неоплазия или семейный изолированный гиперпаратиреоз. Средний возраст начала болезни – от 44 до 54 лет, как для женщин, так и для мужчин.
Других факторов риска для людей без наследственности пока не установлено.
Симптомы рака паращитовидной железы
Часто человек с опухолью не имеет никаких симптомов или они являются неспецифическими, то есть их нельзя связать именно с проблемами паращитовидных желез. Признаки рака паращитовидной железы появляются по мере роста опухоли, увеличения ее влияния на функции железы и развития гиперкальциемии.
Симптомы, на которые стоит обратить внимание:
- опухолевидное образование (шишка) на шее;
- охриплость голоса и проблемы с глотанием;
- боль в костях;
- сильная жажда;
- трудности с разговором;
- тошнота, рвота;
- язвы желудка и/или кишечника;
- бессонница и другие расстройства сна;
- чрезмерное мочеиспускание и болезненные ощущения в верхней части спины, указывающие на проблемы с почками;
- общая слабость, усталость и ощущение дискомфорта.
При появлении любого из симптомов недомогания необходимо обратиться к врачу. Только специалист может выявить причины заболевания и назначить адекватное лечение.
Диагностика рака паращитовидной железы
План диагностических исследований врач составляет в зависимости от симптомов, жалоб, истории болезни, общего состояния здоровья и подозреваемого типа рака.
Диагностика начинается с физического осмотра и опроса. Затем назначаются лабораторные и инструментальные исследования:
- Анализы крови и мочи, клинические и биохимические, среди которых: определение уровня кальция и фосфора в крови, уровня паратгоромона и других биологически активных веществ. Часто рак паращитовидных желез подозревают именно по результатам анализов, которые указывают на высокое содержание кальция и ПТГ в сыворотке крови.
- Компьютерная томография (КТ) с контрастом для выявления опухоли и определения ее структуры и размеров.
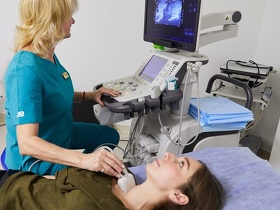
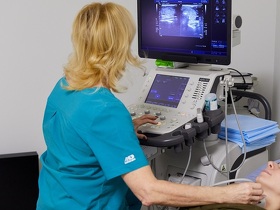
- Ультразвуковое исследование (УЗИ) позволяет выявить опухоль, расположенную вокруг щитовидной железы, и изучить ее структуру, но при условии, что образование находится в области шеи.
- Магнитно-резонансная томография (МРТ) – еще один метод визуализации патологических изменений в паращитовидных железах, позволяющий получить серию изображений внутренних органов, но без лучевой нагрузки.
- Биопсия – гистологическое исследование удаленной хирургическим путем паращитовидной железы вместе с опухолью, проводится с помощью микроскопа, дает возможность установить точный диагноз.
По результатам исследований и биопсии врач устанавливает диагноз. Злокачественные новообразования паращитовидных желез обычно являются карциномами. Доброкачественные опухоли называются аденомами и могут вызывать похожие симптомы.
Поскольку заболевание является очень редким и не так часто приводит к образованию отдаленных метастазов, специалисты не считают нужным выделять отдельные стадии рака паращитовидной железы.
В клинике можно запросить «второе мнение» и консилиум врачей. В работе консилиума участвует врач-онколог, химиотерапевт, Кричевская Елена Ивановна.
Какая услуга вас интересует?
На услуги, обозначенные звездочкой *, скидка постоянного клиента 10% и 15% не распространяется.
Лечение рака паращитовидной железы в Киеве
Главной целью лечения является удаление опухоли и нормализация уровня кальция в крови.
Первый вопрос, который может возникнуть у пациентов, какой врач лечит рак паращитовидной железы. В Клинике МЕДИКОМ в Киеве к лечению рака паращитовидной железы привлекается целая команда врачей, а именно: эндокринолог, онколог, хирург. Также может быть назначена консультация оториноларинголога и других специалистов.
Основной метод, применяемый при наличии рака паращитовидной железы – это хирургическое лечение.
Операция при наличии рака паращитовидной железы или доброкачественного новообразования называется паратироидэктомия. Во время такого вмешательства полностью удаляется пораженная железа и опухоль. Если уровень кальция превышает 13 мг/дл, а размер опухоли более 3 см, то также удаляется половина щитовидной железы, жировая ткань вокруг нее, окружающие лимфатические узлы и часть мышц шеи.
Если карцинома паращитовидной железы уже не поддается удалению из-за широкого распространения, рекомендуется медикаментозное лечение для контроля гиперкальциемии и паллиативная терапия других симптомов для их облегчения.
Следующим этапом лечения может быть химиотерапия или радиотерапия.
Химиотерапия – это лечение с использованием специальных лекарств, уничтожающих раковые опухоли или останавливающих их размножение. Препараты могут вводить в кровь (системная терапия) или местно. Схема или график химиотерапии состоит из определенного количества циклов в течение установленного периода времени.
Радиотерапия (лучевая терапия) – это использование рентгеновских лучей или других активных частиц для уничтожения пораженных раком клеток. Она также помогает предупредить развитие рецидива рака паращитовидных желез или может быть назначена в тех случаях, когда невозможно оперативное вмешательство.
Профилактика рака паращитовидных желез
По завершению лечения пациенты остаются под наблюдением врача. Для профилактики рецидива рака они нуждаются в регулярных осмотрах и обследованиях. Рак может вернуться в том же месте, что означает местный рецидив, или поблизости, что является региональным рецидивом. Если опухоль появляется в другом месте, это отдаленный рецидив.
Первым признаком рецидива после лечения может быть высокий уровень кальция в крови. Таким образом, необходимо проходить регулярные тесты для наблюдения за изменениями уровня ПТГ и кальция, а также УЗИ шеи.
Если будут обнаружены признаки рецидивирующей опухоли, начнется новый курс лечения.
Вопрос-Ответ
Как часто бывает рак паращитовидной железы?
Развитие рака паращитовидной железы - это достаточно редкое явление. По статистике, такой диагноз встречается почти у одного человека на 10 млн. Доброкачественные опухоли вызывают такие же симптомы в 100 раз чаще.
Какой прогноз выживаемости при раке паращитовидной железы?
Прогноз при наличии рака паращитовидной железы зависит от распространения опухоли, нарушений функций железы и тяжести гиперкальциемии. В общем, это очень агрессивный тип злокачественного новообразования, но встречается оно очень редко.
Что будет, если удалить паращитовидные железы?
Обычно рак развивается в одной из 4 паращитовидных желез, поэтому удаление ее вместе с опухолью не является критичным для уровня паратгормона. Но контролировать количество кальция в сыворотке крови обязательно, потому что тяжелая гиперкальциемия может угрожать жизни.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Врачи
При появлении каких-либо симптомов или ухудшении состояния здоровья стоит обратиться к врачу-эндокринологу.
Записаться на консультацию в МЕДИКОМ на Оболони, можно по адресу Оболонская набережная, 9, в чате на сайте, работающем 24/7, через telegram-бот или по телефону: (044) 503-77-77.
Цены
На услуги, обозначенные звездочкой *, скидка постоянного клиента 10% и 15% не распространяется.





















 Позвонить
Позвонить  Написать
Написать  Чат-бот
Чат-бот 
