
Первая помощь при эпилепсии
Эпилепсия – это неврологическое хроническое заболевание, которое встречается у 4-10 человек на 1 тысячу, вызванное поражением серого вещества коры головного мозга и сопровождающееся периодически повторяющимися судорожными припадками, изменениями личности и различными другими признаками. При оказании первой помощи при эпилепсии летальный исход наступает крайне редко.
В медицинской литературе встречается и такой термин как "эпилептический синдром". Его следует отличать от эпилепсии, являющейся отдельным неврологическим заболеванием. Синдром может возникать при ряде заболеваний, сопровождающихся появлением похожих на приступ эпилепсии эпизодов судорог.
Классификация
Эпилепсия условно разделяется на две формы:
- наследственную или с генетической предрасположенностью;
- приобретенную.
Эпилепсия с практической точки зрения среди всех разновидностей делится на 2 основные категории:
- первично-генерализованные эпилептические приступы (электрические разряды двусторонние и симметричные, не сопровождаются очаговыми признаками в момент развития; проявляются тонико-клоническими приступами и абсансами);
- парциальные или очаговые, локальные эпилептические приступы (сопровождают большинство приступов эпилепсии, спровоцированы поражением определенного участка коры мозга).
Эпилепсия может проявляться и другими типами приступов, которые встречаются реже: миоклонические, клонические, тонические, атонические и др.
У 60-70% больных заболевание впервые проявляется в детском возрасте. В зависимости от того, в каком возрасте выявлена эпилепсия, различают следующие ее виды:
- младенческая (возникает до 1 года);
- детская (развивается в возрасте до 6 лет);
- юношеская (развивается до 12-14 лет).
Некоторые виды эпилепсии протекают с грубым нарушением развития ребенка. Чем раньше она выявляется и чем позже диагностируется, тем хуже прогноз умственного развития. Видом эпилепсии определяется и тактика лечения.
Этиология заболевания
Причины эпилепсии так же разнообразны, как и ее проявления. К развитию болезни могут приводить такие факторы и заболевания:
- Наследственность
- Инсульты
- Родовые травмы
- Травмы головы
- Пороки развития головного мозга
- Опухоли головного мозга
- Нарушения кровообращения головного мозга
- Алкогольная или наркотическая зависимость
- Инфекционные заболевания мозга (энцефалит)
- Менингит
- Нарушения обмена веществ
- Токсическое воздействие различных веществ
- Патологии внутриутробного развития (гипоксия плода, недостаточная масса тела и др.)
- Паразитарные поражения тканей головного мозга
Примерно в половине случаев причинами эпилепсии являются невыясненные факторы.
Патогенез
Эпилептический приступ провоцируется чрезмерной активностью определенных участков мозга. Обычно, при этом клетки одного из участков коры теряют свою эклектическую стабильность, тем самым создавая интенсивный электрический разряд, распространяющийся на другие ткани и дестабилизирующий их функции. В итоге происходит приступ, проявляющийся теми или иными симптомами (не всегда только судорогами).
Клинические проявления
Перед началом приступа эпилепсии у некоторых больных возникает состояние, которое называется аурой. Оно может сопровождается незначительным помрачением сознания, легкими слуховыми, обонятельными или зрительными галлюцинациями, необоснованным беспокойством, лихорадкой и другими проявлениями. Характер симптомов ауры вариабелен и она бывает не всегда.
Характерными симптомами эпилепсии являются:
- потеря сознания;
- судороги и конвульсии;
- хриплые крики;
- возможно появление пены;
- возможно недержание мочи и кала после расслабления мышц.
После приступа больной приходит в себя, ощущает спутанность сознания, сонливость и слабость из-за перенапряжения мышечной системы.
В некоторых случаях приступы могут быть:
- клоническими (не сопровождаются напряжением мышц);
- тоническими (без характерных подергиваний);
- атоническими (сопровождаются расслаблением мышц).
Иногда характер приступа достаточно сложно различить.
Для абсанса характерны:
- кратковременное отключение сознания, во время которого больной может смотреть в одну точку, моргать, или закатывать глаза вверх;
- отсутствие реакции на внешние раздражители;
- прерывание речи на полуслове;
- бесцельные брожения и спутанные движения рук.
Чаще всего, абсансы бывают у детей 3-14 лет и в день у ребенка может возникать от 50 до 100 приступов. Обычно, они проходят к началу подросткового периода. Иногда эти эпизоды выглядят как безобидная мечтательность.
Признаки эпилепсии часто проявляются очаговыми приступами.
Они бывают:
- простыми (не сопровождаются нарушениями сознания);
- сложными или, как их еще называют, "височная эпилепсия" (с нарушениями или изменениями сознания и переходом в генерализованный приступ);
- вторично-генерализованными (начало в виде судорожного или без судорожного припадка, или абсанса с последующим началом распространения судорог на все группы мышц обеих сторон тела).
У некоторых больных эпиприступы могут сопровождаться следующим симптомами:
- галлюцинации: зрительные (зигзаги, искры, скотома, гемианопсия или сформированные образы), обонятельные, необычные вкусовые ощущения;
- когнитивные нарушения: дереализация или деперсонализация, нарушения памяти, приступы навязчивых мыслей, ощущение уже виденного или уже пережитого, или никогда не пережитого в комбинации с тоской и тревогой;
- сложные поведенческие автоматизмы: облизывание губ, глотание, жевание, улыбка, потирание рук, перемещение в пространстве (например, на маршрутном такси, пешком и т.п.), имитации ударов по мячу и пр.;
- психические нарушения (чаще у больных со сложными парциальными припадками или с очаговыми поражениями лобной и височной долей мозга).
Что провоцирует приступ?
- сильный стресс;
- открытый огонь;
- яркие вспышки света;
- лихорадка;
- длительное переутомление и недосыпание;
- соматические заболевания;
- ощущение голода или переедание;
- прием алкоголя и наркотиков;
- чрезмерный прием кофеиносодержащих препаратов или напитков;
- прием некоторых лекарственных средств и БАДов.
Эпилептический статус
Иногда заболевание проявляется таким опасным состоянием как эпилептический статус, при котором основные симптомы эпилепсии происходят сериями. Из-за сильных судорог у больного может возникать удушье и останавливаться дыхание, происходить аспирация слюны и крови. На фоне череды приступов развивается ацидоз, приводящий к тяжелым нарушениям гемодинамики и мозгового кровообращения, возникают аритмии, развивается отек мозга из-за гипоксии.
Эпилептический статус является одной из самых распространенных причин летальных исходов от эпилепсии. Именно поэтому, это состояние нуждается в оказании экстренной помощи. Прекращение дыхания и нарушения в работе сердца могут привести к тяжелым осложнениям и смерти больного.
Особенности течения болезни при беременности
Развитие эпилептических приступов на фоне беременности несет угрозу здоровью матери и плода в виде:
- преждевременного прерывания гестации;
- учащения припадков;
- задержки развития и аномалий развития будущего ребенка;
- родовых травм и др.
Поэтому, женщины с эпилепсией должны ответственно относиться к планированию зачатия и проводить его под контролем опытного невролога-эпилептолога.
Желательно, чтобы зачатие планировалось на фоне стойкой ремиссии, когда симптомы эпилепсии не возникают на протяжении 1 года, а лучше 2 лет. Во время первого триместра гестации женщине, у которой нет приступов, следует принимать фолиевую кислоту для предупреждения аномалий плода. Дальнейший прием противоэпилептических средств также корректируется в сторону минимальных эффективных доз (замена препарата не желательна). Кроме этого, беременная должна вовремя проводить все скрининговые исследования и постоянно контролировать свое состояние, проводя ЭЭГ и анализы крови.
Планирование зачатия обычно не рекомендуется женщинам с тяжелыми симптомами эпилепсии, при которых сложно достигнуть стойких ремиссий или приступы являются неконтролируемыми и статусными.
Назначаемые беременным противоэпилептические препараты обладают той или иной степенью тератогенности и способны вызывать такие врожденные мальформации и микроаномалии:
- Аномалии ЦНС
- Расщелины позвоночника
- "Заячья губа" и "волчья пасть"
- Пороки развития сердца, мочевыделительной системы и других органов
Обычно, на практике чаще выявляются микроаномалии, которые не требуют специального лечения и не угрожают здоровью будущего малыша.
Рекомендации о способе ведения родов даются только наблюдающим женщину неврологом, который может в полной мере оценивать все риски. Родоразрешение может проводиться естественным путем и только в 1-2% случаев отягощается эпиприступом. При высоких рисках женщине рекомендуется кесарево сечение.
Особенности заболевания у детей
Течение эпилепсии у новорожденных имеет свои особенности и заметить приступы без судорог на фоне двигательной активности малыша бывает достаточно сложно.
К детскому неврологу стоит обратиться при:
- непроизвольных киваниях головы;
- внезапной потере сознания;
- подергиваниях мышц;
- дрожании век;
- непроизвольном приведении рук к груди с наклоном головы или всего туловища вперед и выпрямлением ног;
- замираниях с отсутствующим взглядом.
Иногда ранним признаком становятся расстройства речи, головные боли с рвотой и тошнотой, ночные кошмары и др. Задержки развития наблюдаются далеко не у всех детей и обычно выявляются у тех детей, у которых первые симптомы были замечены в раннем возрасте.
Осложнения
Основными последствиями эпилепсии являются:
- Эпилептический статус
- Аритмии
- Аспирационная пневмония
- Нейрогенный отек легких
- Сопутствующие поведенческие и психические расстройства
- Травмы головы, губ, языка и других частей тела
- Компрессионный перелом позвоночника
- Внезапная смерть
Еще одной частой причиной смерти при эпилепсии становится западание языка во время припадка, приводящее к асфиксии. Это осложнение обычно происходит при отсутствии или неправильном оказании доврачебной помощи больному во время приступа.
Уровень смертности среди больных с эпилепсией непосредственно от этого заболевания составляет примерно 40% от всех летальных исходов среди эпилептиков. Вместе с тем, он в 2-3 раза выше, чем у людей без этого заболевания.
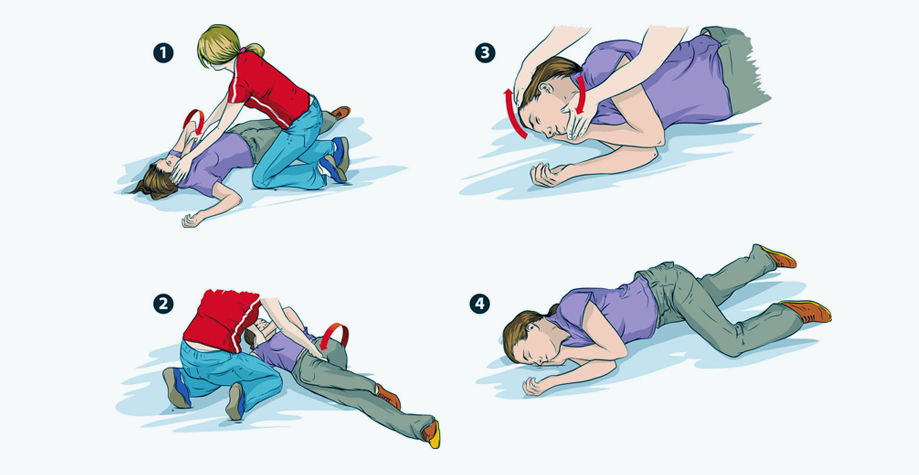
Первая помощь
Первая помощь при эпилепсии зависит от вида и тяжести приступа. Для предупреждения осложнений необходимо:
- попытаться предупредить или максимально смягчить падение, усадить или уложить больного, успокоить, если он в сознании, устранить все опасные предметы;
- запомнить время начала приступа;
- подложить под голову что-то мягкое или уложить ее себе на колени;
- при обильном выделении слюны повернуть голову на бок;
- расстегнуть стесняющую дыхание одежду;
- не пытаться удерживать во время судорожного припадка;
- если зубы не стиснуты, то можно между зубами положить платок для предупреждения травм, но не разжимать челюсти и не пытаться что-то засунуть в рот при стискивании;
- после прекращения судорог не давать больному сразу вставать и ходить, дать время спокойно прийти в себя;
- при появлении травм обработать повреждения раствором антисептика.
После приступа можно позвонить близким и сообщить о приступе, если есть возможность узнать номер телефона. При отсутствии этой возможности необходимо обеспечить безопасное передвижение больного домой или в больницу.
Вызывать скорую помощь во время возникновения приступа эпилепсии следует в следующих случаях:
- у человека этот приступ – первый;
- судороги начались у беременной или у ребенка;
- припадок длится более 5-7 минут;
- наблюдается значительное повышение температуры;
- во время судорог больной ударился головой;
- у человека затруднено дыхание;
- после приступа плохое самочувствие сохраняется на протяжении получаса;
- при подозрении на не эпилептическую природу приступа.
Помните! Неотложная помощь, оказанная врачами, может уберечь больного от многих осложнений.
Диагностика
Выявление эпилепсии возможно на консультации невролога, который тщательно изучит все обстоятельства эпизодов приступов.
Диагностика эпилепсии заключается в проведении следующих исследований:
Какая услуга вас интересует?
На услуги, обозначенные звездочкой *, скидка постоянного клиента 10% и 15% не распространяется.
План диагностики эпилепсии может дополняться мониторинговыми и дифференцирующими инструментальными и лабораторными исследованиями, консультациями смежных специалистов.
Лечение
Лечение пациентов проводится амбулаторно или в стационаре. Госпитализация может выполняться в отделение неврологии или психоневрологический диспансер.
Лечение эпилепсии направлено на:
- обезболивание приступов;
- снижение частоты и продолжительности приступов;
- уменьшение побочных эффектов противоэпилептических средств;
- снижение рисков для больного и его окружения во время приступа.
Для медикаментозного лечения эпилепсии применяются противоэпилептические средства, которые могут приниматься на протяжении всей жизни. Вначале назначается один препарат, затем, если он прекращает работать, в план терапии могут включаться дополнительные средства.
Терапия дополняется немедикаментозными методиками:
- методом Войта;
- кетогенной диетой;
- электростимуляцией блуждающего нерва;
- транскраниальной магнитной стимуляцией;
- исключением внешних провоцирующих приступ факторов.
При тяжелом течении патологии и отсутствии реакции на медикаментозную терапию, пациентам для лечения эпилепсии может рекомендоваться хирургическое вмешательство. Суть таких операций заключается в установке электрического приспособления для контроля судорог или удалении пораженной части мозга.
Контроль излеченности
Лечение эпилепсии обычно занимает не один год и момент отмены приема препаратов определяется врачом только индивидуально. Около 65-70% больных с эпилепсией достигают стойкой ремиссии благодаря прогрессу в области противосудорожных препаратов и современных протоколов лечения.
Примерно в 30% случаев медикаментозная терапия детской эпилепсии приводит к полному выздоровлению. В большинстве случаев, современные антиконвульсанты позволяют существенно снижать частоту и длительность приступов.
Профилактика
Предупредить развитие эпилепсии помогут следующие рекомендации:
- обязательное наблюдение после инсульта;
- контроль и профилактика гипертонических кризов, сахарного диабета, никотиновой, алкогольной и наркотической зависимости;
- правильное медикаментозное реагирование на повышение температуры у детей;
- предупреждение инфекций и заражений паразитами, опасными для головного мозга;
- надлежащая помощь во время родов;
- предупреждение травм головы.
Профилактика эпилепсии не всегда возможна, но соблюдение рекомендаций врача помогает снижать риски ее развития и осложнений в большинстве случаев.
Советы и рекомендации
Самолечение при эпилепсии недопустимо. При этом заболевании больному необходимо регулярное наблюдение у невролога.
Всем пациентам с эпилепсией рекомендуется носить информационный браслет или кулон, который поможет свидетелю приступа и врачу правильно сориентироваться. На нем должны быть указаны данные больного: Ф.И.О., номер телефона близкого человека, форма эпилепсии и принимаемые препараты.
О присутствии патологии и способах оказании помощи во время припадков должны знать родственники, знакомые, друзья и коллеги. Больному следует отказаться от потенциально опасных видов деятельности (например, работ с открытым пламенем, сложными механизмами или электричеством) и занятий некоторыми видами спорта. Соблюдая эти небольшие ограничения и рекомендации врача, человек с эпилепсией может вести обычный образ жизни.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Какой врач лечит?
Эффективное лечение эпилепсии в Киеве проводят опытные неврологи в клиниках Медиком на Оболони и Печерске. Чтобы узнать, какой врач лечит эпилепсию, записаться на диагностику и консультацию, позвоните нам по контактному номеру колл-центра!
Сертификаты

Отзывы
По рекомендациям детского невролога прошли электроэнцефалографию для детей на Оболони. Любовь Михайловна Лисуха - очень тактичный и компетентный врач. Поводом для обращения к ней было странное покачивание головы у ребенка. Для того чтобы исключить эпилепсию, провели ЭЭГ. Подозрение пока сняли, продолжаем наблюдение и прием витаминных комплексов.
У моего ребенка иногда случаются эпилептические приступы, слава богу, небольшие, но наблюдение нужно. Посещаем детского невролога в клинике МЕДИКОМ на Печерске. Периодически с мелким проходим обследования, чтобы следить за состоянием головного мозга и нервной системы. Это помогает для коррекции лечения и облегчения жизни Егорке.
Після відвідування дитячого невролога на Печерську у мене лише позитивні емоції. Це перший візит до клініки МЕДІКОМ. До цього зверталися до звичайної поліклініки, але результатами лікування та обстеженням дитини я була вкрай незадоволена. У доні іноді трапляються епілептичні напади, тому я хотіла пройти з нею повну діагностику. У МЕДІКОМ для цього є сучасне обладнання та кваліфіковані лікарі. Призначили терапію, причому не найдорожчу, а за цілком доступними цінами. Через кілька днів після прийому таблеток бачимо результат. Тепер будемо лікуватися тільки у цій клініці!
Дуже сподобалася стаття "Перша допомога при епілепсії" на сайті клініки МЕДІКОМ. У племіннички, на жаль, виявили таку проблему, то тепер буду знати, як їй можна допомогти при нападі. Дякую за інформацію!
Коли у дитини стався напад епілепсії, я була дуже налякана. Виявилось, що взагалі не знаю, як діяти у такій ситуації. У паніці викликала невідкладну допомогу клініки МЕДІКОМ, бо вона була найближче до нас. Лікарі приїхали дуже швидко, надали першу допомогу та госпіталізували доню. Провели дослідження та призначили лікування. Дуже дякую усьому персоналу!
Мій чоловік страждає на епілепсію. Вона у нього з'явилась нещодавно після травми голови. І кожен раз це мене дуже лякає. У черговий раз напад був дуже сильним, навіть проблеми з диханням з'явились. Я відразу ж викликала швидку допомогу клініки МЕДІКОМ. Лікарі надали першу допомогу, відновили нормальне дихання і знеболили. Дякую за екстрене реагування!
После консультации невролога в клинике МЕДИКОМ проходила диагностику головного мозга на аппарате МРТ. Со мной случился приступ неизвестного происхождения, и чтобы исключить эпилепсию, решила обследоваться полностью. Очень рада, что не подтвердился диагноз.
Получаю консультации у невролога в клинике МЕДИКОМ уже более 5 лет. Муравская Александра Николаевна корректирует мое лечение эпилепсии, предлагает новые методы и медикаменты, которые оказывают положительное действие. По ее совету ношу информационный браслет. Количество приступов за эти годы минимальное. Спасибо за отношение к пациенту!
Всего 8 отзывов
Показать еще 2



































 Позвонить
Позвонить  Написать
Написать  Чат-бот
Чат-бот 
